По данным Всемирной Организации Здравоохранения (ВОЗ), сегодня эпилепсия является одной из наиболее частых причин заболеваний нервной системы. У трети населения выявленная эпилепсия является пожизненным заболеванием и в 30% случаев приводит к летальному исходу во время эпилептического статуса. Каждый пятый человек в течение своей жизни переносит хотя бы один эпилептический приступ.
Основные понятия
Эпилепсия –это хроническое заболевание нервной системы, характеризующееся повторными эпилептическими приступами в виде двигательных, сенсорных, вегетативных и психических проявлений.
Эпилептический припадок (приступ) – это преходящее состояние, которое возникает вследствие развития электрической активности нервных клеток (нейронов) в головном мозге и проявляется клиническими и параклиническими симптомами, в зависимости от локализации очага разряда.
В основе любого эпилептического припадка лежит развитие аномальной электрической активности нервных клеток, которые формируют разряд. Если разряд не выходит за пределы своего очага или, распространяясь на соседние участки мозга, встречает сопротивление и гасится, то в этих случаях развиваются парциальные приступы (локальные). В том случае, когда электрическая активность захватывает все отделы ЦНС, развивается генерализованный приступ.
В 1989 г. была принята международная классификация эпилепсий и эпилептических синдромов, согласно которой эпилепсии делят по типу приступа и этиологическому фактору.
- Локальные (фокальные, локализационные, парциальные) эпилепсии:
- Идиопатические (роландическая эпилепсия, эпилепсия чтения и др.).
- Симптоматические (эпилепсия Кожевникова и др.) и криптогенные.
Данный вид эпилепсии ставится только в том случае, если при обследовании и получении данных электроэнцефалограммы (ЭЭГ) выявлен локальный характер пароксизмов (приступов).
- Генерализованные эпилепсии:
- Идиопатические (доброкачественные семейные судороги новорожденных, детская абсансная эпилепсия и др.).
- Симптоматические (синдром Уэста, синдром Леннокса-Гасто, эпилепсия с миоклонически-астатическими припадками, с миоклоническими абсансами) и криптогенные.
Приступы при этой форме эпилепсий с самого начала носят генерализованный характер, что также подтверждается данными клинического обследования и ЭЭГ.
- Недетерминированные эпилепсии (судороги новорожденных, синдром Ландау—Клеффнера и др.).
Клинические проявления и изменения на ЭЭГ имеют черты как локальных, так и генерализованных эпилепсий.
- Особые синдромы (фебрильные судороги, приступы, возникающие при острых метаболических или токсических нарушениях).
Эпилепсия считается идиопатической, если при обследовании не была установлена внешняя причина, поэтому ее еще считают наследственной. Симптоматическая эпилепсия выставляется тогда, когда найдены структурные изменения в головном мозге и заболевания, роль которых в развитии эпилепсии доказана. Криптогенные эпилепсии – это эпилепсии, выявить причину которых не удалось, а наследственный фактор отсутствует.
Факторы риска развития эпилепсий
- Наследственно отягощенный анамнез (достоверно установлена роль генетических факторов в развитии эпилепсий);
- Органические поражения головного мозга (внутриутробная инфекция плода, интранатальная асфиксия, постнатальные инфекции, травмы головного мозга, воздействие токсических веществ);
- Функциональные нарушения мозга (нарушение соотношения сон/бодрствование);
- Изменения электроэнцефалограммы (ЭЭГ);
- Фебрильные судороги в детском возрасте.
Клиническая картина любой эпилепсии складывается из припадков, которые по своим проявлениям многообразны. Выделяют основные два типа припадков: генерализованные и парциальные (моторные или фокальные).
Для того, чтобы многократно не описывать клиническую картину одних и тех же припадков при различных видах эпилепсий, рассмотрим их в начале.
Генерализованые припадки
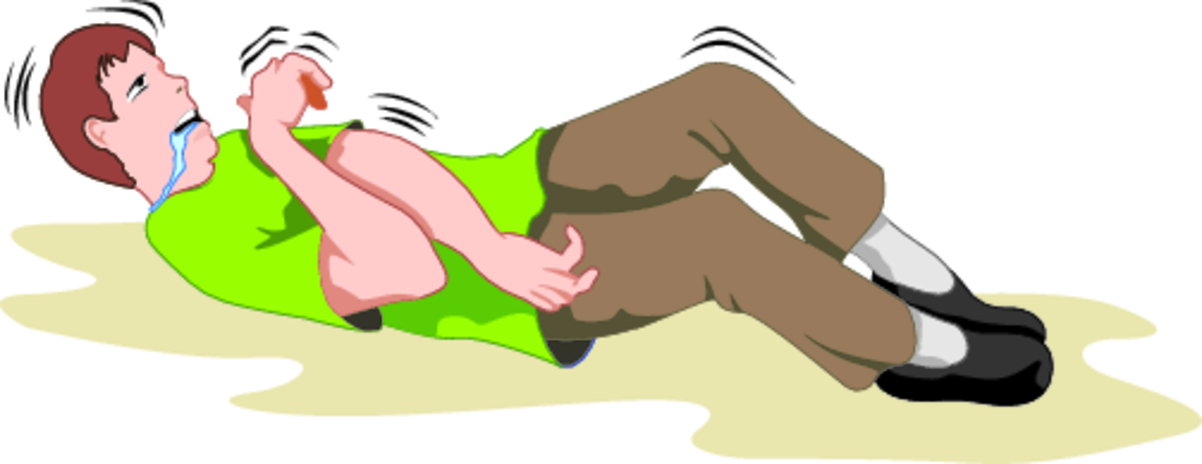
- Генерализованные тонико-клонические приступы.
Начинаются с потери сознания, падения и дугообразного вытягивания тела, затем присоединяются судороги всего тела. Человек закатывает глаза, зрачки его расширяются, появляется крик. Вследствие судорожного спазма на несколько секунд развивается апноэ (остановка дыхания) на несколько секунд, поэтому больной синеет (цианоз). Наблюдается усиленное слюноотделение, которое в некоторых случаях бывает в виде кровянистой пены из-за прикуса языка, непроизвольное мочеиспускание. Во время приступа, в момент падения в бессознательном состоянии, можно получить серьезную травму. После припадка человек, как правило, засыпает или становится вялым, разбитым (послеприпадочный период).
Этот вид пароксизмов (приступов) чаще возникает при наследственных формах эпилепсий или на фоне токсического поражения головного мозга алкоголем.
- Миоклонические приступы.
Миоклонии – это отрывистые мышечные подергивания в течение нескольких секунд, могут быть ритмичными или неритмичными. Для данного вида приступов характерны подергивания мышц, которые могут затрагивать отдельные участки тела (лицо, рука, туловище) или быть генерализованными (по всему телу). В клинике эти приступы будут выглядеть в виде пожимания плечами, взмахивания рукой, приседания, сжимания кистей и др. Сознание часто бывает сохраненным. Встречаются в большинстве случаев в детском возрасте.
- Абсансы.
Данный вид приступов протекает без судорог, но с кратковременным выключением сознания. Человек становится похожим на статую с открытыми пустыми глазами, не вступает в контакт, не отвечает на вопросы и не реагирует на окружающих. Приступ длится в среднем от 5 сек. до 20 сек., после чего человек приходит в себя и продолжает прерванную деятельность. О самом приступе ничего не помнит. Падения во время типичных абсансов не характерны для пациента. Короткие по продолжительности абсансы могут остаться незамеченными самим человеком или окружающими его людьми. Чаще этот вид приступов наблюдается при идиопатических эпилепсиях в детском возрасте от 3 до 15 лет. У взрослых, как правило, они не начинаются.
Выделяют также атипичные абсансы, которые более продолжительны по времени и могут сопровождаться падениями человека и непроизвольным мочеиспусканием. Они встречаются в основном в детском возрасте при симптоматических эпилепсиях (тяжелые органические поражения головного мозга) и сочетаются с нарушением психики и интеллектуального развития.
- Атонические, или акинетические припадки.
Человек резко теряет тонус, вследствие чего возникает падение, которое часто приводит к травмам головы. Может быть утрата тонуса отдельными частями тела (свисание головы, свисание нижней челюсти). При абсансах также может быть потеря тонуса, но она происходит более медленно (человек оседает), а в данном случае это резкое, стремительное падение. Атонические приступы длятся по времени до 1 минуты.
Парциальные приступы
- Простой парциальный припадок.
В эту группу входят моторные, сенсорные, вегетативные и психические простые пароксизмы. Проявления зависят от локализации эпилептического очага в головном мозге. Например, моторные припадки проявляются подергиваниями, судорогами в мышцах, вращениями туловища и головы, издаванием звуков или, наоборот, остановкой речи при расположении очага в двигательной зоне ЦНС. Также встречаются жевательные движения, причмокивания, облизывания губ.
Для сенсорных приступов (сенсорная зона в теменной доле) характерны локальные приступы парастезий (ползание мурашек, ощущение покалывания), онемение части тела, ощущение неприятного вкуса (горький, соленый) или запаха, зрительные нарушения в виде «искр перед глазами» или выпадения полей зрения, фотовспышки (височная и затылочная доли).
Вегетативные приступы проявляются в виде измененной окраски кожных покровов (побледнение или покраснение), учащенного сердцебиения, повышения или снижения артериального давления, изменения зрачка, появления неприятных ощущений в эпигастральной области.
Психические приступы представляют собой ощущение страха, наплыв мыслей, изменение речи, ощущение уже виденного или уже слышанного, появление чувства нереальности происходящего. Предметы и части тела могут казаться изменёнными по форме и размеру (например, нога кажется маленькой, а рука огромной). Психические припадки редко являются самостоятельными, чаще предшествуют сложным парциальным приступам.
Во время простых парциальных припадков сознание не утрачивается.
- Сложный парциальный припадок.
Представляет собой простой парциальный приступ, но к нему присоединятся нарушение сознания. Человек осознает свой припадок, но вступить в контакт с окружающими людьми не может. Все события, которые происходят с человеком во время приступа, амнезируются (забываются) им самим. Нарушаются когнитивные функции человека – появляется ощущение нереальности происходящего, новых изменений внутри себя.
- Парциальные припадки со вторичной генерализацией.
Начинаются с простых или сложных парциальных припадков, затем переходят в генерализованные тонико-клонические приступы. Длятся до 3 минут, после чего человек чаще всего засыпает.
Идиопатические эпилепсии
Данный вид носит, как правило, наследственный характер и проявляется в детском, подростковом или юношеском возрасте. Течение основных вариантов идиопатических эпилепсий доброкачественное и редко сопровождается психическими нарушениями и другими неврологическими нарушениями. При диагностике изменения на ЭЭГ выявляются только в период припадка. На СКТ и МРТ патологии головного мозга не определяется. Хороший ответ дают эпилепсии на противосудорожную терапию и высокий процент спонтанных ремиссий (выздоровлений).
Ниже представлены основные виды идиопатических эпилепсий:
-
Детская абсансная эпилепсия.
Заболевание начинается в возрасте от 4 лет до 10 лет с простых абсансов (кратковременное выключение сознания, ребенок не вступает в контакт, не отвечает на вопросы и не реагирует на окружающих), которые повторяются многократно в течение дня. У части детей к абсансам присоединяются генерализованные тонико-клонические приступы (потеря сознания, судороги всего тела).
-
Юношеская абсансная эпилепсия.
В половине случаев дебютирует с генерализованных тонико-клонических судорог (см. выше), а в оставшейся половине болезнь начинается с простых абсансов. У 10% больных в анамнезе встречаются фебрильные судороги (судороги при повышении температуры тела). Как правило, бывает однократный приступ с интервалом в 2-3 дня. Хорошо поддается лечению вальпроатами.
-
Синдром Янца (ювенильная миоклоническая эпилепсия).
Часто встречающаяся форма эпилепсии, которую зачастую путают с лобной эпилепсией. В половине случаев начинается в подростковом возрасте. Клиника представлена различными миоклониями (подергивания мышц), чаще в мышцах рук и плечевого пояса. Подергивания могут быть разной выраженности, от едва заметных до выраженных Спустя некоторое время от начала заболевания могут присоединиться генерализованные судороги. Частота приступов бывает различной, от ежедневных до одного случая в несколько недель. Спровоцировать припадок может насильственное пробуждение, чувство тревоги, бессонница, прием алкоголя или внезапные сильные раздражители. Диагноз ставится на основании клинического обследования и данных ЭЭГ. Высокая частота рецидивов отличает данную форму эпилепсии от других.
-
Эпилепсия с генерализованными судорожными приступами.
Начало болезни также приходится на подростковый возраст. Частота приступов варьируется в широком диапазоне (от одного раза в неделю до одного раза в год). Заболевание генетически детерминировано. В некоторых случаях к генерализованным тонико-клоническим припадкам могут присоединиться абсансы или миоклонические приступы. Лечение начинают с вальпроатов или карбамазепина. При правильно подобранной терапии ремиссия наступает у 90% пациентов.
-
Доброкачественные семейные судороги новорожденных.
Заболевание носит семейный характер, наследуется по аутосомно-доминантному типу и встречается крайне редко. Проявляются первые симптомы в период новорожденности ребенка (до 28 дней жизни). Мамы наблюдают у младенца судорожные подергивания мышц тела, у некоторых детей может быть кратковременное апноэ (остановка дыхания). Течение болезни благоприятное, редко развиваются генерализованные тонико-клонические припадки. Назначение длительной противоэпилептической терапии не рационально, так как к годовалому возрасту ребенка в большинстве случаев наступает самостоятельная ремиссия.
-
Роландическая эпилепсия (доброкачественная детская эпилепсия с центровисочными спайками).
Дебют заболевания приходится на детский возраст (2-10 лет) в 80% случаев. Клиническая картина представлена простыми моторными (судороги мышц лица, подергивания языка, нарушение речи, появление хриплого голоса, хрипящее дыхание и др.), сенсорными (ощущения покалывания на лице) или вегетативными приступами (покраснение лица, сердцебиение), которые в большинстве случаев появляются в ночное время (в период засыпания и пробуждения). Иногда встречаются сложные парциальные приступы (см. выше) и очень редко вторично генерализованные припадки (см. выше). Приступу предшествует аура: ощущение покалывания, прохождения электрического тока, «ползания мурашек». Сам припадок представляет собой сокращение одной половины мышц лица или судорожные подергивания губы, половины языка, глотки. Во время приступа усиливается слюноотделение, пропадает голос, появляются сдавленные хрипящие звуки. В некоторых случаях судороги могут распространиться до руки на этой же стороне тела и, очень редко, до ноги. Длится приступ не более 2 минут. Течение болезни доброкачественное: у некоторых детей за всю жизнь может быть только один эпизод парциальных припадков и у части детей старше 13 лет приступы могут прекратиться самостоятельно без медикаментозной терапии антиконвульсантами (противосудорожные препараты).
-
Детская эпилепсия с затылочными пароксизмами.
Эпилептический очаг находится в затылочной доле, поэтому происходит нарушение зрительных функций (выпадение полей зрения, вспышки света перед глазами). Второй симптом — головные боли, которые носят мигренеподобный характер. У данной формы эпилепсии есть два начала: раннее начало (1-3 лет) и позднее (3-15 лет). При раннем дебюте болезни в клинике наблюдаются тяжелые приступы, которые начинаются в момент пробуждения ребенка и сопровождаются сильной рвотой, головной болью, затем происходит поворот головы в сторону. Приступ заканчивается генерализованными судорогами или судорогами на одной половине тела (гемиконвульсии). В течение всего припадка сознание отсутствует.
При позднем начале заболевания у человека наблюдаются простые сенсорные приступы (зрительные галлюцинации в виде мелких разноцветных фигур на периферии полей зрения). Припадок длится в среднем 1-3 минуты, затем сменяется сильной головной болью, тошнотой и рвотой.
В лечении препаратами выбора также являются вальпроаты. Диагноз ставится на основании данных ЭЭГ и клинического обследования. Течение благоприятное и ремиссия наступает у 80 % и более детей.
Симптоматические эпилепсии

К причинам данной формы эпилепсий относят черепно-мозговые травмы, опухоли, родовые травмы, инфекционно-токсические поражения головного мозга, артериовенозные мальформации и др.
Симптомы зависят от топического расположения эпилептического очага в головном мозге. Выделяют следующие виды симптоматических эпилепсий:
-
Кожевниковская эпилепсия.
Представляет собой простые моторные припадки: судороги в руке или лице, интенсивность которых может меняться. Особенная черта кожевниковской эпилепсии- длительность приступа, который может продолжаться несколько дней и оставляет после себя парез (слабость) той части тела, где были подергивания. Во сне подергивания могут уменьшаться или исчезать. Как правило, в процесс вовлекается только одна сторона тела (левая рука и левая нога, правая половина лица и др.). Абсансы при кожевниковской эпилепсии не встречаются.
У детей заболевание чаще всего возникает после перенесенного энцефалита неясной этиологии. Лечение в первую очередь направлено на устранение причины и назначение противосудорожных препаратов. Для этого вида эпилепсии существует и хирургический метод лечения, который используют при неэффективности консервативной терапии и тяжелом течении заболевания.
-
Лобно-долевая эпилепсия.
Одна из наиболее разнообразных по клиническим проявлениям эпилепсия. Характерно внезапное начало приступа, который длится не более 30 сек. и также внезапно заканчивается. Приступ представляет собой избыточные движения, жесты. Иногда перед приступом человек может чувствовать ощущение тепла, паутины на теле. Характерна эмоциональная окраска приступов, может быть непроизвольное мочеиспускание. Лобная эпилепсия чаще проявляется простыми и сложными (см. выше) парциальными приступами, а также миоклоническими приступами (подергивания отдельных групп мышц). Припадки склонны к генерализации процесса и формированию эпилептического статуса, протекают чаще в ночное время.
-
Височно-долевые эпилепсии.
Характер припадков может быть различный – от простых моторных (хватание других, почесывание себя, судороги в руке или ноге) до вторично- генерализованных. Проявляется в любом возрасте. Человека беспокоят иллюзии, чувство нереальности происходящего, раз очаг находится в височной доле, то могут появиться обонятельные и вкусовые галлюцинации (ощущение соленого на языке, ощущение запаха гнили). Появляется застывший взгляд, ороалиментарные автоматизмы (причмокивания, облизывания губ, высовывание языка), страх, паника. Может меняться тембр голоса, появляется бессвязная речь. Приступ длится около 2 мин. В лечении препаратами выбора являются вальпроаты и карбамазепин. В 30% случаев эпилепсия не поддается лечению противоэпилептическими средствами.
-
Теменная эпилепсия.
Частой причиной теменных эпилепсий являются опухоли и черепно-мозговые травмы (последствия). Человека беспокоят сенсорные припадки, которые по клиническим проявлениям полиморфные (ощущения холода, жжения, зуда, покалывания, онемения и др.), галлюцинации (не ощущает свое тело, ощущение неправильного расположения частей тела, например, рука «выходит» из живота). Во время приступа возникает дезориентация в пространстве, если эпилептический очаг находится в не доминантном полушарии. Сам припадок длится не более 2 мин., но может повторяться многократно, несколько раз в день. Лечение в первую очередь направлено на устранение причины заболевания.
-
Затылочная эпилепсия.
Причины также различны (артериовенозная мальформация, опухоль, травма). В затылочной доле расположена зона зрительного анализатора, поэтому в клинике затылочной эпилепсии встречаются простые припадки в виде нарушения зрения вплоть до слепоты, фотовспышки, зрительные галлюцинации, выпадение полей зрения. Нередко простые парциальные приступы переходят в генерализованные судороги. В некоторых случаях может быть трепетание век, поворот головы и глаз в сторону. В послеприпадочном периоде бывает головная боль, общая разбитость. В лечении используют противосудорожные препараты.
-
Инфантильные спазмы.
Заболевание встречается у детей первого года жизни на фоне пороков развития головного мозга, родовой травмы и др. Клиническая картина представлена подергиваниями мышц туловища, которые идут сериями. Во время приступа ребенок поворачивает голову, сгибает руки и ноги, сгибается «как перочинный нож» из-за сокращений мышц живота. Развивается умственная отсталость.
-
Синдром Ленокса-Гасто.
Причины, приводящие к данному заболеванию, многообразны (энцефалиты, менингиты, аномалии развития головного мозга). Синдром проявляется в возрасте от 1 года до 5 лет. Припадки представлены абсансами, атоническими приступами (резкое подгибание ног в коленных суставах, резкое свисание головы или быстрое выпадение предметов из рук) и миоклоническими приступами (подергивания в сгибателях рук). Развивается задержка психо-моторного развития. В диагностике используют ЭЭГ, МРТ и СКТ совместно с клиническим осмотром специалистом.
Многообразие клинических форм эпилепсий, а также различное проявление одного и того же припадка у разных людей (например, разная интенсивность судорог, их частота, ответная реакция на терапию) вызывают значительные трудности в постановке диагноза и в подборе адекватной противосудорожной терапии. Несмотря на это, сегодня в арсенале доктора имеются современные методы диагностики (ЭЭГ, МРТ, СКТ и др.), которые облегчают процесс установления окончательного диагноза, а также лекарственные средства новых поколений.
Познавательное видео на тему «Какие виды приступов существуют»:
https://youtu.be/Vksh246tHrU
7 канал, врач-невропатолог говорит о причинах и видах эпилепсии:
https://youtu.be/E9N3Mo_maME
Образовательная программа по неврологии, лекция на тему «Классификация эпилепсии»:
https://youtu.be/MB2liXhfH4o